El covid-19 también deja secuelas emocionales y psicológicas
Cuadros de ansiedad, depresión y angustia son los más habituales, lo que podría traducirse en crisis de pánico, miedo o descontrol emocional. Buscar ayuda es clave.
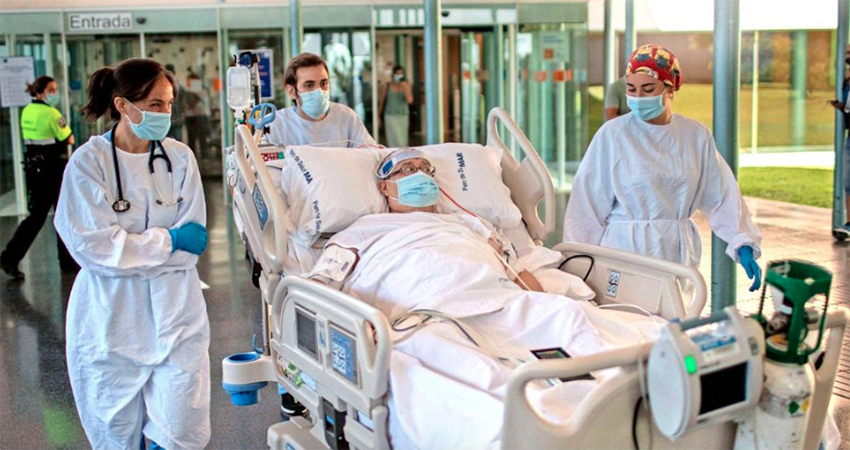
Veintidós días en la UCI, quince de ellos conectado a un ventilador mecánico. Cuando fue sedado totalmente, los otros tres miembros de su familia —sus dos padres y su hermano— también estaban hospitalizados. “Mi papá no aguantó y falleció, mi madre, que es diabética, sobrevivió“, dice el chillanejo José Ignacio Boggie de 33 años.
Sus secuelas psicológicas, neurológicas y emocionales comenzaron a presentarse desde que lo desconectaron. “Lo primero que sufrí fueron delirios. Yo creía que la gente me iba a matar. Me explicaron que eso era normal para un paciente intubado“, dice.
Pero luego, al estar ya en casa, comenzó con otros síntomas. “Para mí sentir pena es normal por la muerte de mi padre, pero tenía y aún tengo otras conductas. Por ejemplo, tengo temor a infectarme nuevamente y no quiero tomar nada. Siento, además, mucha angustia, pero estoy tratando de tirar para arriba junto a mi familia“, dice.
Así como él, son muchas las personas que quedan con secuelas emocionales y psicológicas. Un estudio en Italia —realizado entre 402 pacientes que estuvieron internados por covid-19 en el Hospital San Raffaele de Milán— demostró que el 55% de ellos presentaba algún problema psicológico después de un mes de superada la enfermedad. El estudio detalla que el 28% presentó trastorno de estrés pos-traumático, 31% tuvo depresión y la ansiedad se elevó al 42% de los casos. Además, el 40% de los pacientes tuvo insomnio y el 20%, síntomas obsesivo-compulsivos.
“Es difícil pensar que una persona que pasa por una experiencia tan intensa como es estar hospitalizado, intubado y cerca de la muerte, no tenga una consecuencia emocional“, dice María Paz Altuzarra, psicóloga de la Clínica U. de los Andes. Coincide con su apreciación Juan Pablo Westphal, psicólogo de la Clínica Santa María. “La sensación de desconcierto y desorientación de un paciente que ha estado en estado grave le provoca sentimientos de elevada angustia. Toma conciencia de una forma brutal de lo que le tocó vivir y lo que le tocó vivir a su familia“.
Según ese nivel de angustia van a necesitar tratamiento psicológico o psiquiátrico. “Tiene que ver con los síntomas que pueden ser crisis de pánico o de ansiedad, miedo o des-control emocional. En esos casos, lo peor es pensar que ‘el tiempo cura las heridas’ o que ‘todo pasa con el tiempo’. Cuando te das cuenta de que hay cosas que no sabes cómo manejar, debes buscar ayuda“, aclara el profesional.
En esa línea, el psiquiatra Adrian Mundt, de la Clínica Alemana, dice que se tiende a normalizar estas situaciones. “Pero no es normal que te sientas sin ánimo, que no tengas ganas de hacer nada. Hay situaciones más graves, como cuando hay ideas de muerte que necesitan un tratamiento urgente“. “El Ministerio de Salud tiene el sitio saludablemente (www.gob.cl/ saludablemente!) que entrega asesoría de profesionales para gente que siente que necesita ayuda“, añade Mundt.
Vida que les falta
“Los que estuvieron en coma sienten que les falta una parte de la vida. Solo recuerdan que llegaron a la urgencia y que despertaron mucho tiempo después. Sienten la necesidad de reconstruir lo que pasó y en eso juega un rol importante el personal que los atendió y su familia para mostrarles que es lo que sucedió mientras estuvieron hospitalizados“, dice Altuzarra.
Mundt añade que los pacientes tienen que adaptarse a una nueva realidad: “Uno no continua la vida donde la dejó. Hay cambios que se quedan, uno de ellos es la alteración en el rendimiento físico que se puede mantener por mucho tiempo. Esto puede traer como consecuencias trastornos ansiosos, anímicos y depresivos“.
Problemas neurológicos
“Virus, como el SARS-CoV-2, afectan al sistema nervioso central y al periférico. Hay una amplia literatura al respecto“, dice Christian Salas, neuropsicólogo clínico e investigador de la UDP.
El especialista explica que el virus es neuroinvasivo. “Estudios demuestran que en el 73% de los casos más graves se producen síntomas neurológicos“. Estos pueden ir desde mareos y convulsiones, hasta alteraciones del estado mental y delirios.
“A esto se suma que los pacientes que pasan tiempos prolongados en la UCI de por sí presentan problemas cognítivos como falta de atención, disminución de la capacidad intelectual, pérdida de memoria, lo que agudiza cuadros de ansiedad y depresión“. Esto repercute, a la postre, en su vida y en su independencia, concluye el especialista.

 Fonasa
Fonasa Isapres de Chile
Isapres de Chile Ministerio de Salud
Ministerio de Salud Superintendencia de Salud
Superintendencia de Salud