Plasma de pacientes recuperados: lo que sabemos y lo que ignoramos
La transfusión de plasma avanza como potencial terapia, pero aún en fase experimental. Raimundo Gazitúa, de la Fundación Arturo López Pérez, detalla sus avances y dudas.
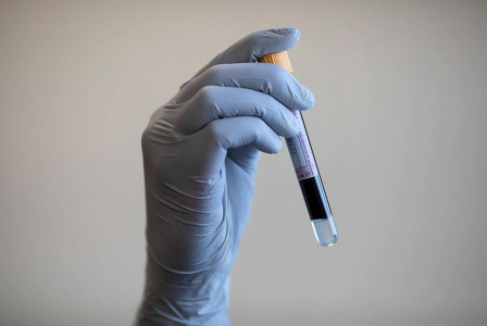
Hace un par de semanas, un estudio que siguió casos de cinco mil pacientes en Estados Unidos durante un mes concluyó que menos el 0,1% reportó efectos adversos. Queda por probar fehacientemente su efectividad y las condiciones en las cuales la terapia puede efectivamente tener éxito. En Chile, el uso de plasma hiperinmune ha sido usado con éxito para combatir otro virus, el hanta, lo que ha permitido reducir su letalidad. En el caso del Covid-19, las investigaciones y ensayos clinicos tuvieron su punto de partida en la Fundación Arturo López Pérez, donde el doctor Raimundo Gazitúa, jefe de Hematología de ese instituto, comenzó a seguir con preocupación la evolución del virus, pensando primero en el riesgo para sus pacientes. Pronto, y a medida que más experiencias clínicas se iban reportando, el hematólogo embarcó a otros profesionales del centro y luego a otras instituciones. “Nuestro concepto era que esto fuera una iniciativa nacional“, dice Gazitúa. “Tuvimos muy buena acogida en las universidades grandes“, agrega. Detalla que tanto en la U. Católica como en la U. de Chile (en el Instituto de Ciencias Biomédicas) comenzaron sus propias investigaciones.
Hoy, el esfuerzo por recolectar plasma donado por pacientes recuperados y administrar la terapia a pacientes enfermos de Covid-19 ya suma a diez instituciones, con clinicas privadas, hospitales institucionales y hospitales públicos a bordo. Los primeros casos comenzaron a fines de abril, y hasta la fecha se cuentan cerca de 80 pacientes tratados. Uno de ellos llamó la atención a mediados de mayo, cuando se conoció el caso de Andrés Meza, médico del Hospital de San Antonio. “Extrañamente ayer me estaba muriendo y hoy me siento, casi mágicamente, muy bien“, relató. Meza había recibido una transfusión de plasma hiperinmune el 26 de abril, y su rápida recuperación alimentó la esperanza de muchos. Gazitúa es optimista, pero advierte que aún es temprano para conclusiones definitivas. Es parte de la complejidad de hacer un estudio clínico en medio de una pandemia: para tener resultados concluyentes y evitar sesgos, un estudio incluye un grupo de control.
Es decir, a algunos individuos se les aplica el tratamiento, a otros no, y se comparan los resultados. Sin embargo, ese es un ejercicio difícil en estas circunstancias: involucra negarle el tratamiento a un grupo de pacientes que eventualmente podrían salvarse. Pero hay una salida: al mismo tiempo que se conduce el ensayo multicéntrico colaborativo (que pretende llegara mil pacientes), Gazitúa destaca que un equipo en la U. Católica conduce un ensayo que incluye un grupo de control que no recibe plasma sino hasta el séptimo día. “El plasma no es la panacea, no es mágico, y tenemos que evaluar en qué casos puede ser mejor utilizado“, advierte, antes de mencionar estudios que no han mostrado variaciones en las tasas de mortalidad, pero cuyos pacientes han sido enrolados en una etapa tardía de la enfermedad. “El peak de este virus se produce entre el día 8 y el 10. En ese momento, el cuerpo todavía no ha podido generar la seroconversión, es decir, montar una respuesta inmune para que produzca el anticuerpo, los que recién se empiezan a ver desde el día 14, entonces tenemos una etapa en que hay una gran cantidad de virus y el cuerpo no tiene respuesta“.
Los ensayos clínicos con plasma hiperinmune para el Covid-19 también podrían acercarnos a responder otra pregunta que tiene a buena parte del planeta en vilo: ¿qué tan inmune es un individuo que se ha recuperado y por cuánto tiempo? “No se conocen casos confirmados de reinfecciones, y eso es bueno“, comenta Gazitúa. “Uno puede sacar algunas conclusiones con la experiencia de los donantes“, agrega. “Solo dos tercios de los pacientes recuperados que han donado sangre tienen un número alto de anticuerpos. Hay un tercio que tiene muy pocos o no tienen. ¿Por qué? ¿No montaron respuesta inmune o lograron un control muy rápido de la enfermedad? Eso es muy interesante, pero es una pregunta ala que hay que darle más tiempo, porque tampoco la tenemos“.
“Nuestro concepto era que esto fuera una iniciativa nacional y tuvimos muy buena acogida en las universidades grandes“.
“No se conocen casos confirmados de reinfecciones, y eso es bueno. Uno puede sacar algunas conclusiones con la experiencia de los donantes“.
RAIMUNDO GAZITÚA FALP
10 INSTITUCIONES se han incorporado al esfuerzo impulsado por la Fundación Antonio Pérez López, para probar la eficacia de la transfusión de plasma hiperinmune, entre universidades, clínicas y hospitales.

 Fonasa
Fonasa Isapres de Chile
Isapres de Chile Ministerio de Salud
Ministerio de Salud Superintendencia de Salud
Superintendencia de Salud